髌腱及股四头肌腱断裂修复术后康复指南(简明版)
髌腱及股四头肌腱断裂修复术后康复指南
髌腱及股四头肌腱断裂在普通人群中很少发生,而单纯的髌腱断裂的发生率则更低。典型的髌腱断裂多发生于40岁以下的男性。股四头肌腱断裂也相对很少发生,多见于60 ~ 70岁的老年人。髌腱断裂的发生率大约为股四头肌腱断裂的1/3。
股四头肌腱断裂和髌腱断裂的损伤机制通常为足部和小腿固定,膝关节过度屈曲,股四头肌受到暴力离心牵拉。通常来讲,髌腱断裂常发生在体育运动或者需要显著激活伸膝装置的活动,比如:篮球、排球、足球、橄榄球、跳高和体操;非体育相关的损伤机制通常为被绊倒和摔倒的结果。
大约相当于自身体重重量17.5倍的外力才可以导致髌腱断裂。研究表明, 股四头肌腱在断裂前可以经受住30 kg/mm2的拉力。自发性髌腱或股四头肌腱断裂发生于患有全身性或感染性疾病的患者,如系统性红斑狼疮、痛风性关节炎、银屑病性关节炎、甲状旁腺功能亢进、糖尿病、慢性肾衰竭和类风湿性关节炎等,这些疾病使得涉及的软组织结构变得脆弱。其它的危险因素包括既往膝关节手术,比如利用自体髌腱移植的前交叉韧带重建术或全膝关节置换术。髌腱内注射皮质类固醇和促蛋白合成类固醇的使用都是与单纯髌腱断裂有关联的易患因素。进展性的髌腱炎(跳跃膝)和退变性腱病的末期也是髌腱断裂的发生原因。
一些髌腱和股四头肌腱部分断裂的患者可以在完全伸直位固定4-6周进行治疗(非手术治疗),但是对肌腱完全断裂的患者来说应选择立即手术修复。即刻修复髌腱断裂和股四头肌腱断裂可以提高手术效果。延误诊断从而延误修复导致的不良结果包括膝关节屈曲活动受限、股四头肌萎缩以及患者的功能恢复程度下降。
下面介绍纽约外科专科医院(HSS)的伸膝装置修复手术及术后康复指南。
一、手术概述
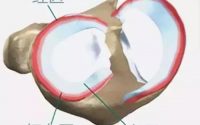
伸膝装置包括股四头肌、股四头肌腱、髌骨和髌腱。股四头肌由股直肌、股内侧肌、股外侧肌和股中间肌构成,它们在远端共同联合成为股四头肌腱。股外侧肌和股内侧肌腱膜分别移位形成外侧和内侧支持带。股四头肌腱纤维跨过髌骨前面形成髌腱。髌腱主要由股直肌远端中间纤维构成,终止并附着于胫骨结节。
二、髌腱断裂修复
多数髌腱断裂发生于骨骼与肌腱接合处,在这个部位,髌腱附着于髌骨下极。髌腱断裂通常在髌骨下极下面出现可触及的缺损,同时髌骨本身可以向近端移位高达5cm。髌腱体部断裂很少出现,并且这种断裂很难修复。髌腱撕裂修复可以将不可吸收缝线将肌腱的内、外两部分缝合。先打一个横跨髌骨下极的骨道,在髌骨的下方和上方分别钻几个孔,然后将缝线从下方穿入,在上方的孔穿出并且打结。体部撕裂修复可以使用交锁缝合,连结髌腱的远近断端。如果需要的话,使用环扎缝线。同种异体肌腱移植或者膝关节周围肌肉组织可以加强修复的结果。
三、股四头肌腱断裂修复
股四头肌腱断裂可以发生在骨骼与肌腱接合处或者通过肌腱体部。断裂常发生在髌骨上极骨骼、肌腱接合处。在这种情况下,髌骨上极的创面为残余肌腱组织。而股直肌和股中间肌的远侧断端创面为慢性炎性组织。打凿一个水平通过髌骨上极的骨道,在靠近骨道底部的位置钻孔,将缝线由肌腱穿出通过钻孔后再缝合于肌腱上。急性体部断裂可以直接修复。使用正中切口,清理远近断端,然后使用不可吸收缝线将两个断端缝合,拉紧并打结。
在股四头肌腱和髌腱断裂修复术后,通过髌骨的位置(高位或低位)和轨迹,评定其术中的关节活动范围(ROM)。如果修复部位没有明显张力的情况下,应该达到膝关节的0°屈曲。手术后,将患者的下肢置于0°伸直位的铰链式膝关节支具之中。在不复杂的急性伸膝装置断裂修复后,保持支具在完全伸直位(0°位),如果患者可以耐受,允许患者逐渐负重。
四、康复概述
康复治疗应该在股四头肌腱和髌腱断裂修复术后尽早开始。与相关的外科医生沟通,对照料些患者是很有必要的。康复医生应该与外科医生讨论术后关节活动度的具体受限情况和负重情况。康复医生与外科医生需要告知患者股四头肌和髌腱断裂修复术后的康复是一个漫长的过程。其他需要讨论的因素包括患者的年龄、骨骼及组织状况以及从受伤到手术经历的时间。在保护修复方面对患者的教育是非常重要的,并且对于门诊患者更需要着重强调,以确保修复的成功固定。
- 康复医生应该告诉患者康复过程中特殊的时间框架和目标。
- 患者应该意识到在康复过程中,其自身是一个主动的参与者,而不是从医生那里得到照顾的被动接受者。
- 同时,康复计划中的目标应该与患者的情况相匹配。股四头肌腱断裂修复术后的老年患者与髌腱断裂的年轻运动员相比较,他们的康复目标应该是不同的。
- 康复进程的快慢取决以按功能和要求制定的个体化治疗方案。
- 术后的注意事项应该向患者强调。
在康复过程的早期阶段,膝关节屈曲角度的增加和股四头肌力量的增强应该是逐渐进行的,以防止造成修复的失败。如果损伤的原因是继发于前面提到的任何一种潜在的疾病状态的话,术后的康复也应该进行相应修改。
五、康复指南
术后第一阶段:最大程度保护(第0–6周)
目 标
控制术后疼痛和肿胀
患者本人理解修复需要严格保护
逐渐增加膝关节屈曲角度(在医生指导下)比如:0-3周由0°增加至45°,4-6周由45°增加至90°。
避免发生股四头肌抑制
独立进行家庭治疗训练计划
注意事项
避免膝关节主动伸直
保持支具的正确调整
避免在支具没有固定于0°位时行走
避免膝关节强烈屈曲,遵守医生制定的关节活动度限制
治疗措施
冰敷
教给患者如何使用支具(仅在关节活动度练习时锁定和解锁)
持续被动活动仪(CPM)(家中或诊所)
进行坐位主动和辅助下主动膝关节屈曲练习,被动伸直
如果关节活动度大于85°,使用短臂阻力固定自行车练习
股四头肌再学习(神经肌肉电刺激下或生物反馈下股四头肌次强度的收缩)Quadriceps reeducation (submaximal quadriceps setting with neuromuscular electrical stimulation or biofeedback).
多角度股四头肌等长收缩
将支具锁定于0°(屈髋)直腿抬高
瘢痕松动术
髌骨松动术
步态训练:将支具锁定于完全伸直位,使用拐杖在可以耐受的情况下增加负重,然后进展到将支具锁定于伸直位,使用手杖在可以耐受的情况下负重
其他平面的直腿抬高,增加近端和远端肌肉力量
如果需要,上肢力量练习用来锻炼心血管系统
晋级标准
关节活动度0°-90°
髌骨活动度良好
直腿抬髙不出现伸膝迟滞
支具锁定于0°伸直位,使用手杖无痛负重
术后第二阶段:中等程度保护(第6-11周)
目 标
将疼痛和肿胀降到最低限度
患者理解活动限制
恢复膝关节屈曲活动度至125°
在不使用辅助设备的情况下恢复正常步态
患者能登上8英寸(20cm)高的台阶
注意事项
避免过度肌力练习
避免因活动等级增加过快而增加膝关节渗出和疼痛
避免过度膝关节屈曲关节活动度练习
治疗措施
冰敷
指导患者使用支具(锁定与解除锁定,转盘铰链设置)
步态训练:一旦患者达到良好的股四头肌控制,可以将支具解除锁定,转盘铰链停止于60°屈曲位
去除支具(良好的股四头肌控制,与医生沟通)
池中行走或水下跑台系统(说明:国内没有条件,可以忽略该项)
进行辅助下主动膝关节屈曲练习
继续髌骨松动术
当膝关节屈曲达到110°-115°时可使用正常自行车(标准柄长)
腿部蹬踏器(双侧);如果关节活动度大于90°可进展到离心及单侧
开始向前上台阶练习
开始静蹲练习,在舒适范围内进行墙壁滑动练习
进一步本体感觉练习
逆向行走(倒走)
开始对近端及远端肌群进行性抗阻练习及柔韧性练习
开始股四头肌柔韧性练习
晋级标准
关节渗出减少至消失
膝关节屈曲活动度至少125°
正常髌骨活动度
良好的下肢控制——无伸膝迟滞
能登上8英寸(20 cm)高的台阶
正常及对称的步态图像
术后第三阶段:早期功能恢复(第11–16周)
目 标
完全膝关节活动度
增加股四头肌和下肢的柔韧性
在良好的偏心腿部控制下走下8英寸(20cm)高的台阶
回归正常日常生活能力
在向前下台阶(FSD)测试中达到85%肢体对称性
独立进行家庭/健身房治疗训练计划
注意事项
避免每日活动和治疗练习时产生疼痛
在达到充分的股四头肌力量和下肢控制之前避免进行下台阶练习
在达到充分的关节活动度、肌力和柔韧性之前避免髙级别的体育活动
治疗措施
继续膝关节屈曲关节活动度练习
加入股四头肌群柔韧性练习
软组织按摩、肌筋膜放松和收缩-放松技术
进一步闭链练习——进展台阶计划
开始向前下台阶练习
进一步静蹲练习
如果可以耐受,加入开链伸膝练习(等速/等长)
进一步本体感觉练习(平衡训练)
灵活性训练
踏步机
逆向跑(向后跑)
术后4个月进行向前下台阶测试(NeuroCom)
患者在家庭/健身房重复和遵守康复计划
晋级标准
完全膝关节活动度
充分的股四头肌力量和下肢柔韧性
在良好的偏心腿部控制下走下8英寸(20cm)髙的台阶(在向前下台阶测试 中达到85%肢体对称性)
在日常生活中的行走及双向台阶跨越保持无疼痛
遵守家庭/健身房治疗训练计划
术后第四阶段:晚期功能恢复/重返体育运动(第16-24周)
目 标
不惧怕体育运动的专项运动
肌力和灵活性达到最大程度来满足个体体育活动的需要
单腿跳测试>85%肢体对称性
独立进行家庭/健身房治疗训练计划
注意事项
避免在治疗练习和功能活动中产生疼痛
在肌力完全恢复和获得医生许可之前避免进行体育活动
治疗措施
继续增加下肢肌力、柔韧性和灵活性练习
往复功能练习
向前跑步
进行灵活性和体育运动相关训练
家庭健身房治疗练习计划:以评价为基础
康复标准
单腿跳测试>85%-90%的肢体对称性
无痛跑动
不惧怕体育运动的专项运动
患者理解家庭和健身房练习计划的适时进展
From:
Handbook of Postsurgical Rehabilitation Guidelines for the Orthopedic Clinician
《骨科术后康复指南手册》周谋望2011译
《骨科术后康复指南》陆芸 2009译