跟腱病变
跟腱病变
原文作者:S.Brent Brotzman. MD
董 岩 译 王 智 张建中 校
选自《临床骨科康复学》第五章
(对译文中部分错误进行了校勘)
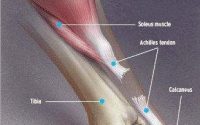
跟腱是人体最粗大、最强有力的肌腱。跟腱没有真正的腱鞘,被由脂肪组织形成的腱周组织包绕。跟腱的血供来自远端跟骨的滋养血管和近端肌间血管的分支。跟腱止点近端2-6cm是相对缺血区域,此区域易出现退变和受损(图一)。跟腱的主要血供来自3处:肌-腱交界处,腱性走行区,腱-骨交界处。血管数量在肌腱近端最多,中部最少。跟腱损伤通常由于跑、跳等反复应力所致。伸膝时足向前推进、踝关节突然背伸、暴力背伸跖屈位的踝关节等,这些通常被认为是跟腱断裂的力学因素。做这些动作时最大应力可超过2233N,或达体重的6-12倍。
.jpg)
图一 A.跟腱的解剖 B.小腿后侧筋膜室的肌肉 C.腓肠肌、比目鱼肌和跖肌
导致运动员(如中、长跑运动员)跟腱损伤的主要原因是错误的训练方式,如突然增加运动量,突然增加运动强度(距离、训练次数),长时间不训练后重返训练,在凹凸不平或松软的地形进行跑步等。跟腱损伤还和足部姿势异常(如旋前)、较差的鞋具(一般是后足支撑差)、小腿三头肌复合体挛缩有关。
有症状的跟腱病变患者病理生理学继发表现为末端微循环异常及相关的肌腱退变(如老年跟腱炎患者跟腱退变)。
跟腱损伤包括的内容很多(表一),其损伤的命名和分类在文献中很混乱。虽然“跟腱炎”通常用来描述跟腱疼痛、肿胀,但对肿胀、发炎的跟腱进行活检很少见到炎症细胞,除非发生跟腱断裂。引起跟腱疼痛组织病理学表现有很多,Maffulli和Kader(2002)认为“跟腱病”的标志性表现为同时有疼痛、肿胀及功能受限。跟腱病变时炎症反应的作用仍有很大争论。炎症理论的主要论点在于注射糖皮质激素可以解除症状、肿胀等,甚至超声可见肌腱的病变(Fredberg等,2008,Torp-Pedersen等,2008)。然而,其他的研究者认为炎症反应起的作用不大,认为胶原基质的结构退变,腱内新血管形成(Ohebrg,2001),局部神经介质浓聚(Alfredson等,2001),细胞凋亡增加(Pearce等,2009)等是病变的原因。
表一 跟腱炎/跟腱病的鉴别诊断
跟腱部分撕裂
跟骨后滑囊炎(或跟骨后滑囊)
Haglund畸形(pump bump跟骨隆起畸形)
跟骨骨突炎(骨骼未成熟时—Sever骨突炎)
跟骨外生骨疣
跟骨疲劳骨折(挤压试验阳性)
跟骨骨折(急性坠落或车祸)
胫后肌腱炎(内侧疼痛)
跖筋膜炎(跟骨下方疼痛)
跟腱病变根据损伤部位分为两大类:非止点性和止点性。Puddu等(1976)认为非止点性跟腱炎分为单纯的腱鞘炎(1期),腱鞘炎合并肌腱炎(2期),肌腱炎(3期),(表二,表三)。这些不同的病理表现通常同时存在,故可以将其视为病变的持续进展(表四)。
表二 非止点性跟腱炎的Puddu分期
腱鞘炎:炎症位于腱鞘组织
腱鞘组织增厚腱周积液粘连
腱鞘炎合并肌腱炎:腱鞘结构炎症+退变
肉眼可见肌腱增厚,伴结节形成
软化
发黄
纤维化
肌腱内局部退变
肌腱炎:没有炎症的无症状退变.持续微小损伤或年老导致的退变
退变损伤,无腱鞘炎
肌腱结构改变
无光泽
黄色退去
软化
表三 非止点性跟腱炎

表四 跟腱病变的进展过程
病 变 病 程
腱周炎 腱周组织炎症,包括腱旁组织及滑膜
肌腱炎 无症状的肌腱退变,局部病灶肌腱结构缺损
腱周炎合并肌腱炎 腱周结构炎症,腱内结构退变跟骨后滑囊炎
跟骨后滑囊 受到机械性刺激
止点性跟腱炎 跟腱止点部位发生炎症
Reddy等(2009)指出:由于跟腱病变的多样性使其治疗比较复杂。但一般可分为两类患者群:年轻的运动员是由于过度劳损,年老患者是由于退变。
Kvist等(1988)发现腱周炎通常见于跑步运动员,特别是中、长跑运动员,但少见于年老者和活动较少的人。
一、体格检查
查体时患者俯卧位,双足于床边露出。主动和被动活动踝关节时,触诊腓肠肌-比目鱼肌复合体全长。检查下肢是否有疼痛、皮温增高、肿胀或麻木、结节或缺损。
跟腱病变患者通常表现为踝关节背伸活动度降低(腓肠肌-比目鱼肌腱紧张)和腘绳肌腱紧张(Reddy等,2009)。检查时,患者坐于检查床上,分别在膝关节屈曲位和伸直位时被动背伸足部。这会提示医生跟腱的紧张度如何。Silfverski_dld试验可以用来评价腓肠肌-比目鱼肌复合体的紧张度。分别在屈、伸膝关节时背伸、放松踝关节,同时观察腓肠肌-比目鱼肌的紧张度。许多经常穿高跟鞋的女性在膝完全伸直的情况下不能将足背伸至中立位。
患者腱周组织受累时(腱鞘炎)会出现局部增厚压痛区,它在踝关节主动活动范围内不会移动。这和肌腱病变不同(如跟腱炎),肌腱受累时,增厚部位会随踝关节主动屈伸而活动。
如果怀疑跟腱断裂,要进行Thompson挤压试验来确定跟腱的连续性(图二)。Thompson试验阳性时(挤压小腿肌肉时足部无跖屈),通常提示跟腱连续性丧失,跟腱完全断裂。跟腱病变时通常会有小腿萎缩。

图二 Thompson挤压试验。这一试验用于检查跟腱完全断裂。正常人俯卧,屈膝到90°,挤压小腿肌肉时引起足的跖屈活动(箭头),表明肌腱完整。在跟腱完全断裂时,挤压小腿肌肉不会引发足部跖屈活动 (即Thompson试验阳性表明跟腱完全断裂)。这一试验的重要性在于大多数跟腱完全断裂的患者通过趾长屈肌腱活动,仍有微弱的跖屈能力,问病史时,可能被“欺骗”。
二、影像学检查
通过详细的询问病史和仔细查体,可以诊断大部分跟腱疾病。影像学检查可以帮助确定诊断,协助制定手术计划或排除其他疾病。
1.普通平片通常表现正常。但是有时可以看到肌腱或其止点处钙化。可以通过平片排除关节炎症(侵蚀)或Haglund畸形(pump bump后跟隆突)。
2.超声检查价格经济、快速,可以进行动态观察,但这需要检查者有丰富的经验。在评价跟腱增粗和跟腱完全断裂后缺损范围时,超声检查是很可靠的。
3.MRI检查不能用来动态评价,但在发现部分撕裂、进行慢性退变分期时,有其一定的优势,如发现腱鞘周围增厚、炎症等。当怀疑再次部分撕裂时,可以用MRI观察肌腱愈合情况,它是制定手术计划的最好助手(判断部位、大小)。
三、跟腱周围炎
单纯的跟腱炎特别常见于中、长跑运动员。跟腱内、外侧通常可见广泛压痛、肿胀,内侧更易受累(Heckman等,2009)( 参考附录二:跟踺周围炎的治疗)。
炎症局限于腱周组织本身,不累及跟腱。腱旁可见积液;腱周组织增厚,与正常肌腱组织粘连。跟腱周围炎最常见于从事跑、跳运动的成年运动员。一般不会进展到退变。组织学检查可见在腱旁组织或腱鞘周围间隙的组织有炎症细胞存在,毛细血管、成纤维细胞增殖。
临床症状和体征:晨起开始活动时出现疼痛。这种不适感表现为定位准确的压痛,活动时产生锐痛和烧灼痛。疼痛部位在跟骨止点近端2-6cm的跟腱处。活动后疼痛加重,休息后减轻。单侧肢体提踵时出现疼痛,Thompson试验为阴性。明显的跟腱挛缩会加重症状。
常见症状为肿胀,局部压痛,皮温高,肌腱增粗。慢性患者会表现为小腿萎缩、无力,跟腱结节增生。捻发音很少出现。
跟腱周围炎不会出现疼痛弧征(图三)。确定压痛、肿胀部位很重要。跟腱周围炎时,炎症局限于腱周固定的组织,踝关节主动活动时,压痛、肿胀部位固定不变,而跟腱炎时表现不同,压痛、肿胀部位会随踝关节活动而上下移动。

图三 疼痛弧征。A.跟腱周围炎时,足部在屈伸活动时,疼痛局限于一点。B.跟腱部分撕裂或跟腱炎的患者,压痛点随足部屈伸运动而移动
急性跟腱周围炎时,症状表现为一过性,只伴随运动出现,持续不到2周。之后,症状在开始运动时或休息时出现,压痛加重。压痛部位局限,在侧方挤压病灶时会诱发症状出现。
慢性跟腱周围炎时会并发部分撕裂,并且可能有急性疼痛、肿胀的表现。
急性跟腱周围炎时,超声可以发现肌腱周围有积液,而慢性跟腱周围炎时,腱周粘连,看上去腱周有低回声增厚区。MRIT1加权像可见腱周增厚,T2加权像示腱周组织内信号增强(光晕征)(Saxena和Cheung,2003)。
四、跟腱炎
跟腱炎指跟腱内存在退变、萎缩的非炎症性病变。损伤的过程由反复微小创伤,衰老或是这些原因联合作用导致组织间隙小范围部分坏死,继而发生肌腱中心组织黏液样变性。跟腱炎最常见于成年运动员。跟腱炎使跟腱断裂的风险增加。
其组织细胞学变化通常是非炎症性的,表现为细胞质减少,腱内胶原纤维解体。随着胶原纤维结构破坏,可见散在血管长入,部分局部组织坏死,但钙化很少。
像高血压病、女性激素替代疗法是系统性因素一样,肥胖被认为是跟腱炎的一个病因(HolmesandLin2006)。Holmes和Lin进行了一项查体和MRI的流行病学调查,确定了跟腱退变性疾病存在。总体上讲,98%的患者存在高血压病,糖尿病,肥胖,类固醇或雌激素接触史,这提示终末器官病变引起了跟腱局部微小血管减少。这也再次表明,患者的跟腱退变是跟腱炎的另一个类型。
足部过度旋前被认为是跟腱炎的生物力学因素(Jarvinentetal,2001)。
临床症状和体征:在跟腱断裂前,跟腱炎通常是无症状的,或临床症状不明显。一般可能出现与运动相关的轻微不适感,在跟腱止点近端2-6cm处会有可触及的无痛性肿块或小结节。这逐渐会进展到跟腱整体增粗。
跟腱炎患者疼痛弧征是阳性的。跟腱增粗部位随踝关节屈伸而活动(和跟腱周围炎不同,腱周压痛部位保持不动)。
超声下跟腱炎表现为髙回声区域,伴或不伴腱内钙化(图四)。MRI示矢状面上跟腱增粗,腱内组织信号改变(Reddy等,2009)。

图四 跟腱。箭头所示,钙化;跟骨后滑囊;C.跟骨;大箭头,跟腱炎
五、跟腱炎合并腱周炎
当炎症累及腱周组织和腱内局部退变部位时,跟腱炎和腱周炎会同时存在。这时会有跟腱周围炎的表现,因为跟腱炎的症状没有或很轻微。大部分患者因为腱周炎而寻求治疗,通常,跟腱炎不易发现,直到被MRI显现或手术中发现 (大部分是断裂后)。急性期时,症状同腱周炎相似:跟腱中1/3周围出现肿胀、压痛。慢性损伤时,运动引起的疼痛是首发症状。腱周炎的患者,出现局限、压痛的小结节是发生跟腱炎的首发症状。
六、止点性跟腱炎
止点性跟腱炎时在跟腱止点确实有炎症反应。本病常见于肥胖、老年人或与运动相关者,和Haglund畸形或跟骨后滑囊炎有一定联系(Schepsis等,2002)。山地跑、间断训练和训练方式错误时疼痛会加重。本病患者会主诉晨起踝关节僵硬,跟骨后疼痛,活动后肿胀加剧。
查体时腱、骨交界处压痛,踝关节背伸受限(Heckman等,2009)。平片检查以确定有无跟骨后结节突起,肌腱内钙化或跟骨骨刺。超声可见跟腱内钙化或跟腱内纤维结构改变。MRI T2加权像跟骨后滑囊信号增高,跟腱止点退变或炎性改变(Schepsis等,2002)。
七、跟骨后滑囊炎
跟骨后滑囊炎严格来讲不是一个跟腱疾病,跟骨和跟腱之间的滑囊在踝关节背伸时受到挤压发生炎性变化。滑囊产生炎症、肥大,与跟腱粘连,导致跟腱发生退变(Schepsis等,2002)。跟骨后滑囊炎时典型表现为跟腱前方有疼痛,常发生于运动员登山跑步训练时。
通过双指挤压试验,在跟腱前方内、外侧加压引起疼痛,此时可以确定诊断(Heckman等,2009)。平片可见跟骨后结节上方突起。MRI或超声可见跟骨后滑囊内积液,腱周增厚、钙化、肌腱炎或跟腱部分撕裂。
八、跟腱病变的治疗
跟腱病变的治疗首先釆用非手术疗法,其目的是缓解症状,包括改变错误的训练方式,用支具矫正肢体力线,改善活动度,一般开始采用休息、冰敷、理疗(包括牵拉训练,力量训练)。跟腱病变发生于两个明确的患者群——年轻运动员和老年文娱运动者或非运动员——治疗必须个体化。
对于有跟腱周围炎的运动员来说,非手术治疗包括改变训练计划(分期交叉训练)、休息、冰敷、按摩、应用非甾体药物。对于活动量少、老年的(不常见)腱周炎的患者来说,需用踝足非关节固定支具制动,应用非甾体消炎药,短期理疗等方法。一般不推荐应用皮质类固醇注射,因为这会对肌腱产生不良反应,增加断裂风险。注射疗法(用盐水或稀释的局麻药物注入腱鞘内来撑开腱周组织与腱鞘之间的粘连)可以缓解一半的症状(Schepsis等,2002sSaltzman和Tears,1998;Reddy等,2009)。指导治疗跟腱炎、腱周炎以及高运动量的肌腱炎的方法,可以参考附录一《高强度运动员跟踺炎、跟踺周围炎及跟腱病治疗总原则》。
九、跟腱病变的离心收缩训练法
慢性跟腱病变患者主要表现为背伸受限,所以跟腱炎理疗主要是加强背伸力量(离心收缩训练),是典型的用于慢性跟腱病患者治疗方法。此训练法不包括任何向心负重练习,即使疼痛时也要坚持练习,负荷逐渐增加至出现疼痛。
多项研究已证明离心收缩训练法在90%的非止点性跟腱炎患者取得良好的效果(Rompe等,2007和2008,Fahlstrom等,2003,Roos等,2004;Alfredson等,1998)。Uhberg等(2004)报道了25例患者(26跟腱)采用离心收缩训练法超声随访的结果,发现19例患者跟腱厚度减少,出现正常的跟腱结构;平均4年的随访,25例患者中22例对治疗结果满意。
在一项随机、前瞻、多中心对比研究中,Mafi等(2001)报道22例采用离心收缩训练法的患者中18例(82%)已恢复之前的运动水平,而采用向心训练的22例患者中,只有8例(36%)恢复之前的运动水平。非运动员,活动少的患者的治疗结果不是很满意:采用离心收缩训练后,44%的患者(平均年龄51岁,23-67岁)症状没有改善(Sayana和Maffulii,2007)。止点性跟腱炎的患者,离心收缩训练效果也不满意,一项研究中只有32%的患者取得良好结果(Fahlstrom等,2003)。
有关离心训练减少跟腱疼痛的疗效,已经提出了一些理论性解释。训练短期效果可通过超声或是MRI检查见到肌腱容积和信号强度的增加;但是,在12周的治疗后,超声和MRI可见到肌腱变细和更多正常的腱性组织出现(Ohberg等,2004)。一些研究人员认为离心负荷可能在作用一定时间后延长肌肉肌腱单元、增加其承受负荷的能力。离心训练时影像学检查可见血管影消失,反复的离心训练可能减少跟腱在此区域内的新生血管(Ohberg,2001)。
虽然很大比例的跟腱病患者对此治疗有效,但是离心训练治疗对于运动员可能因治疗时长(通常是8-12周)而效果令人不满。离心训练通常在治疗开始的阶段会有疼痛,并不是所有的患者都愿意接受疼痛不适和完整训练的时间长度。一项由52名非专业运动员组成的随机对照试验中,离心训练时增加低水平的激光治疗可以减少疼痛并加快恢复;报道的结果是,增加激光治疗的患者4周的效果与安慰对照组12周的治疗结果相同(Stergioulas等,2008)。
十、离心训练法
经典的离心治疗法中,运动员仅用前足站立(双足)于一个台阶的边缘,跟部离开台阶面悬空,由健侧肢体用力抬高足跟。健侧肢体抬离台阶,把全身体重压在患侧的肢体上(图五A)。然后患侧跟骨慢慢向下,直到它在台阶后方低于台阶(图五B),这样使足部跖屈成为背伸。随着患者慢慢的使跟骨下降时,可以给予小腿肌肉一个强力的离心力量,肌肉随着跟骨下降而延长。健侧肢体随后用力帮助身体回复到起始姿势。在膝伸直的状态下进行3组练习,每组15次,然后再进行屈膝位3组练习,用以活动比目鱼肌。当患者活动时没有疼痛或不适的时候,可以给患者背包以增加负重(图五C)。

图五 离心收缩训练。A.起始姿势,踝关节位于跖屈位,膝关节轻度弯曲 B.在膝关节轻度弯曲时给予小腿肌肉离心收缩。 C. 通过背包负重增加负荷
最后,可用负重器以增加离心张力。一般,如果训练时只有轻度的不适并没有严重的疼痛,运动员就可以继续体育训练。一项随机对照试验比较了离心训练治疗结合休息,和离心训练治疗结合继续运动,发现两组的疼痛与功能改善效果相似。
其他类型的离心训练方法包括靠墙壁小腿拉伸(图六),抗阻力带小腿拉伸练习(图七),以及斜板拉伸锻炼。
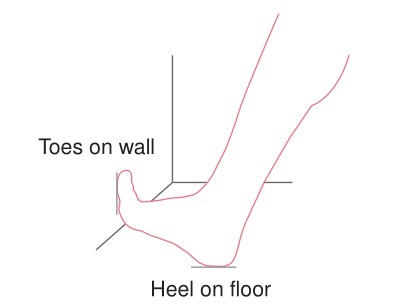
图六 跟腱的靠墙式腓肠肌拉伸锻炼

图七 跟腱的抗阻力带练习
Jonsson等(2008)提出了一种改良离心训练法治疗止点性肌腱炎,此方法中患者站立在地面上,进行健侧肢体的提踵活动,然后全身的重量转移到患侧肢体上。从这时开始,患者慢慢地降低后跟至落地,而不产生踝背伸的负荷。在标准的治疗流程中,练习不造成疼痛时,逐渐用背包增加负重(图五)。在一组对27名患者(34处跟腱疼痛),平均年龄53岁(范围25-77岁),结果18人(67%)在4个月随访时对治疗结果满意,并返回了之前的活动水平。
附:治疗跟腱疼痛、僵硬和力量减小的Jospt临床实践指南重点节选:跟腱炎(Carcia等2010)
1.跑步者中每年跟腱病发病率据报道达7%-9%。发生跟腱病的患者大多数是参与休闲和竞技运动的人。
2.运动员更容易在训练时而不是竞技比赛时出现症状。
3.随着年龄增长,跟腱炎发病的可能性也会增加。据报道发病的平均年龄在30-50岁。
4.随着年龄增长,跟腱会出现形态与生物力学改变。形态改变包括胶原组织的直径和密度减小,黏多糖和水份减少,而非变形胶原增多。生物力学上,肌腱可拉伸性下降,线性强度及最大的负荷承受力下降。
5.健康(非退变性)跟腱受到的急性刺激与腱周炎症有关。不过更常见的原因是慢性病变和相关的肌腱退变有关。跟腱病表现是非炎性的,并且可见退变相关的脂肪和黏蛋白变性。脂肪性退变意味脂肪在组织内沉积。黏蛋白性退变时,肌腱呈现为浅灰色或是棕黄色改变,并出现机械性软化。肌腱退变也会出现血管增生的表现或新生血管化改变。可观察到新生血管伴神经束长入,这可能与跟腱病时出现疼痛有关。
6.1级证据级别的研究显示背伸活动度异常,无论增大还是减少,与跟腱病发生的高风险有关。Kaufman等(1999)发现伸膝时背伸<11.5°,与那些背伸达到11.5°-15°的患者相比,发生跟腱病变风险因素可达3.5。
7.2级证据级别的研究显示距下关节的活动度异常与跟腱病有关。McCrary等(1999)和Silbernagel等(2001)的2级研究发现跖屈力量下降与跟腱疾病有关。
8.外在的与跟腱病变相关的风险因素包括错误的训练,器械较差,环境因素等都在几项2级证据研究中有报道。跑步运动员的训练错误指突然增加奔跑里程、强度,山地跑步,以及长期休息后重返训练,或是以上多种因素的综合作用。
9.Silbernagel等(2001)的1级证据研究发现患者通过离心训练法后疼痛明显减轻,但和对照组对比,患者踮脚和跳跃的能力没有改善。离心力量训练要优于低能量体外震波治疗(ESWT),不过ESWT联合离心训练效果要优于单纯进行离心训练。
10.Alfredson等(1998)通过改良的离心收缩训练法达到成功的治疗效果,此方法包括单侧肢体进行离心训练,而不进行收缩性活动。训练包括3组共15次活动,在伸、屈膝时各进行一轮,每天进行2次,练习12周。离心训练的有效性认为其改善微循环和腱周I型胶原蛋白的合成结果(Knobloch等,2007)。
11.值得注意的是很少有证据支持拉伸锻炼避免跟腱病或是有效的治疗跟腱病。
12.最近的一项系统性回顾进行荟萃分析,研究应用低能量激光(LLLT)治疗非局部病变的肌腱病变,研究达到B级证据研究(中级别证据),认为临床医生应当考虑使用低能量激光以减轻跟腱病患者的疼痛和僵硬感。
13.Carcia等(2010)也报道了一项B级证据研究(中级别证据),通过地塞米松离子电渗透疗法减轻跟腱病患者疼痛,改善功能具有疗效。
十一、手术治疗
手术治疗很少用于跟腱病,除非形成慢性病程并肌腱力量减弱。腱周炎的患者,手术治疗通常考虑行清理术,消除粘连,切除增厚腱周组织。增厚的腱周组织可以从内侧纵形切口,沿后侧、内侧和外侧围绕肌腱切除。前方的腱周组织要避免切除,以保护前方对跟腱的血供(Reddy等,2009)。Schepsis等(1994)报道手术治疗23名竞技和运动较多的非专业跑步运动员的慢性跟腱周围炎,满意度达87%。也有内镜下松解收缩的腱周组织的报道,此方法可减少术后早期的并发症(Maquirrian等,2002)。
大约有25%的跟腱炎患者通过非手术治疗不能缓解症状恢复力量。手术治疗包括切除退变的肌腱区域。一般来讲,如果大于50%-75%的肌腱受累,需要行自体肌腱移位术,多数推荐使用姆长屈肌腱(FHL)(Schepsis等,2002,Heckman等,2009)。年纪较大患者(>50岁)和肌腱严重退变的患者治疗效果较年轻、肌腱受累少的患者治疗效果差。DenHartog(2003)报道了26名患者,平均51岁,行姆长屈肌腱移位术治疗,88%的患者达到了优良效果。而Schepsis等(1994,2002)报道治疗66名患者其中53名为竞技性跑步运动员,仅67%达到了满意效果。
患者有腱周炎和肌腱炎时,早期的清理手术和肌腱移位术可使患者早期恢复功能(Nicholson等,2007)。
止点性跟腱炎要在手术过程中增加跟骨后滑囊切除和跟骨后截骨术(McGarvey等,2002)。术中需完全分离并切除跟腱止点的病变区,然后进行近端V-Y延长,用带线锚钉重新固定肌腱(Wagner等,2006)。术后需要一定的制动时间(12周)。
十二、跟腱清理术后康复进程
1.疼痛和肿胀消失后可以负重,通常是术后7-10d。在我们的机构中使用越来越小的跟骨垫(Hapad,Inc,BethelPark,PA)放置于术后可穿戴的行走靴内。
2.力量练习从术后2-3周开始。
3.跑步在术后6-10周后开始。
4.运动员通常可以在3-6个月后重返赛场。
5.如果肌腱受累严重或是手术较为复杂,重返赛场可能需要12个月。肌腱移位术后,要持续制动6周。
十三、其他治疗跟腱病的方法
治疗跟腱病的其他治疗方法有硬化疗法、电凝疗法、外用三硝酸甘油酯(GTN)、抑肽酶注射治疗、富血小板血浆注射治疗、成骨蛋白治疗和肉毒素注射治疗。大部分报道这些治疗方法的文献都是回顾性分析,很少有设计完善的报道。这些治疗方法还需要大宗、长期的研究证实其疗效。
附录一:
高强度运动员跟踺炎、跟踺周围炎及跟腱病治疗总原则
正确诊断疾病
纠正潜在的训练和生物力学问题
避免运动量骤增
避免在山地跑步
纠正不合适的训练强度、持续时间和预定计划。避免在硬质表面或穿着不合适鞋的情况下运动
根据症状的严重程度来减小运动量和(或)开始进行交替训练(泳池训练、自行车)
应用定制矫正器纠正功能性过度旋前和并发的肌腱血管卡压(图八),这些疾病通常发生于足内侧后方
停止间歇性的训练
使用较软的鞋后沿或是使用鞋沿的后跟垫,减少后方“摩擦”症状训练前后进行牵拉训练
口服抗炎药物(非处方类或C0X-2受体阻滞药)
避免激素注射。这会导致韧带断裂或强度减弱
训练后应用冷疗法(冰敷按摩)以起到抗炎效果
纠正下肢不等长,对1/2英寸的下肢不等长首先试用1/4英寸的足跟垫;如果症状没有改善时用1/2英寸的足跟垫。“过度矫正”(应用矫形器过快纠正下肢不等长)会导致症状加重如果非手术治疗4-6周后症状仍持续存在,需应用可拆卸的Cam靴或石膏制动3-6周
缓慢无痛的条件下逐渐恢复受伤前运动
游泳
漂浮带保护下进行深水“跑步”训练
自行车
行走
离心跟腱力量训练
慢跑
跟腱的离心力量训练恢复跟腱功能,并使其不易受到过劳损伤。然而这项训练仅应用于无症状,或疼痛消失后2-3周的患者;通常在休赛期使用
水池中提踵训练
对抗力量渐强的治疗绑带,以训练跖屈力量
多种轻量(20磅)的全身训练或滑动平板训练(图4)

图八 A.通过内侧厚足姿势纠正功能性的过度旋前,以使潜在可能出现的血管绞索得到纠正。 B.过度旋前造成的肌腱挥鞭样活动。 C.膝关节伸直时胫骨外旋与长期的旋前引起的胫骨内旋相矛盾,这造成血管相对缺少区域的“扭转”。

图九 滑动平板或健身房训练增强跟腱力量
附录二:
跟踺周围炎的治疗
第一阶段:第0-6周
休息和(或)改变活动量,使症状减轻到能够进行无痛活动
如果疼痛症状重,需要使用跟腱靴或护具3-8周,以使进行日常生活中的活动不引起疼痛
如果使用跟腱靴及护具后仍有持续疼痛,需拐杖辅助进行活动
大多数慢性疼痛的患者需要一段时间的完全休息,直至症状减轻,随后进行康复和逐渐恢复活动
NSAIDs类药物和冰敷按摩可减轻疼痛和炎症,特别是对于急性期的患者
牵拉训练非常重要,每日轻柔地牵拉腓肠肌、跟踺、腘绳肌3-4次
急性疼痛通常2周后缓解
如果存在足过度旋前或后足支持无力,需要换鞋或改鞋
体育活动
逐步恢复活动
充分进行热身或运动后放松
训练前后牵拉腓肠肌和比目鱼肌复合体
减少运动时间和强度
减少在硬质表面的训练
避免斜坡和山地训练
更换不合适的或磨损的鞋
进一步在低强度训练中进行轻柔的牵拉训练
第二阶段:第6-12周
适用于第一阶段治疗失败或前期治疗后症状复发的患者
重复或继续进行第一阶段的活动和牵拉
增加其他治疗方式
冷热交替洗浴
超声波治疗
穿鞋
严重疼痛时轻度抬高足跟
如果足过度旋前,应用足弓支持矫正器
通过牵拉训练治疗跟腱长期挛缩,并且在睡觉时佩戴夜间足踝支具(AFO) 3个月,使踝关节处于背伸5°的位置
对运动员,特别是跑步运动员采用分阶段的交叉训练
进行水中慢跑训练、游泳、固定单车、爬楼梯训练和滑雪训练机练习。避免反复的负荷冲击(如:跑步)
第三阶段:3个月以后
扩张注射(仅针对于跟踺周围炎)
用稀释后的局部麻醉药物和无菌盐水注入腱周膜,破坏腱周膜和跟踺之间的粘连(比类固醇激素注射更好)可用超声定位
皮质类固醇注射
尽可能避免
很少应用,仅应用于顽固性病例,控制炎症,防止瘢痕形成
如果注入跟踺内会造成不良后果,过度使用会使病情恶化而得不偿失